感染症の専門家に聞くオミクロン株対策、1か月後の感染者数は320万人と予測
今冬に来る感染拡大に備えよう
気になるオミクロン株の最新事情を感染症の専門家で、日本医師会のJMATの一員として「ダイヤモンドプリンセス」に乗船して医療支援をおこない、誰よりも早くCOVID-19のクラスター予防と対策をおこなっている南毛利内科院長・内山順造先生にお話を聞いた。
オミクロン株は指数関数で拡散する
皆さん、ご存じのようにオミクロン株は従来株に比較して感染力が強いと言われています。突起状のスパイクタンパク質の約30個所が変異して、人間の細胞とより結合しやすくなりました。オミクロン株が廊下を隔ていた人に感染したため、飛沫感染でなく空気感染することが分かりました。これは、はしかに匹敵する感染力の強さです。地上最強と言ってもいいですね。具体的に言えば1人の感染者が20人の新たな感染者を作り出します。感染力は6日間持続します。
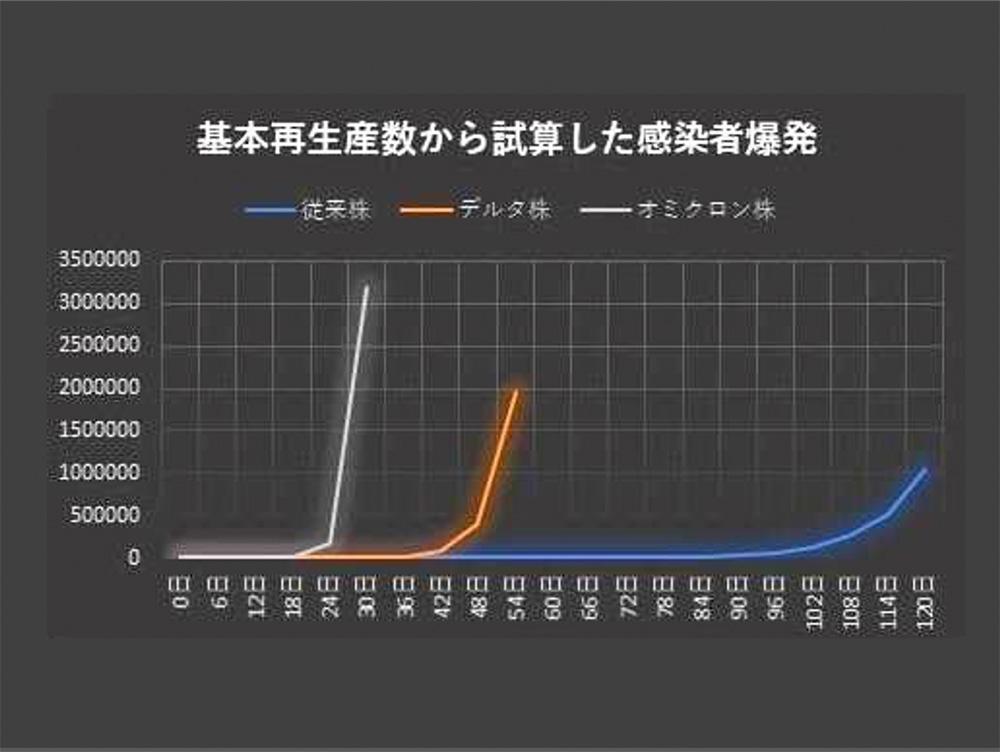
新型コロナが中国武漢で感染した時は12月ぐらいに感染者が見つかり、そこから2月後半で1000人を超え、その5日後に1万人、さらに4日後に2万人を超えました。この頃は何も対策していなかったと思われますが、アウトブレクまで2ヶ月半から3ヵ月かかっています。1000人超えは現在の日本の状況と似ています。ここで対策しないとドカンと感染者が増えます。
インドで感染が始まったデルタ株は1000人超えまで1ヵ月掛かりましたが、そこから18日で10万人近くまでふくれ上がりました。オミクロン株の場合は11月26日に南アフリカで発見され、数日後にはイギリスに上陸、12月19日に1万人超えています。つまり、y=20のx乗という数式通りの増え方をしています。それから1週間でイギリスの感染者は14万人に増えました。イギリスの場合は感染者対策をおこなっていたはずですが、感染者数を見ると効果がなかったと言えます。もちろん、重症者数は減っているのでワクチンなどの効果があったと思われます。
新型コロナは2ヵ月掛かって500人まで増えて、そこから爆発的に感染した
オミクロン株は1人で20人に感染させる、はしかに匹敵する感染力を持つ
オミクロン株は対策の効果が無ければ、18日間で8000人、24日間で16万人、30日で320万人まで増えると予測できる
感染は指数関数で増加するためオミクロン株は爆発的に感染者が増える可能性が高い
有効な対策は加湿、マスク、ポータブルUV-Cライト
冬になると湿度が下がりウイルスが空気中に留まりやすい環境になります。また暖房するため部屋を密閉して、人間も部屋にこもりがちになります。インフルエンザの例では感染者が最も増えるのは11月から1月に掛けてです。そこで、我々のできる対策は、まず部屋の加湿。加湿器を使って湿度を50~60%に保てば翌日にはウイルスは空気中から落ちます。部屋中をアルコール消毒するよりも、加湿の方が効果的です。
外出時にはマスクをすると思いますが、これは鼻の部分に隙間がないことが重要です。空気感染を防ぐために医師が使っているのが「N95マスク」です。N95規格とは0.3μmの微粒子を95%以上捕集できることを意味します。このマスクをして息を吸ったときにマスクがペコッとへこめば大丈夫です。普段しているマスクがペコペコしない場合は隙間があって効果がないと言えます。N95マスクは、非常に呼吸がしにくくなるので常時使用には向いていませんが、混雑した電車内など感染リスクの高い時には有効です。また、マスクは感染者がしている方がリスクを減らせるので、無症状で感染している可能性がある若い人にマスクの装着をお願いしたいですね。
アルコール消毒に関してですが、従来株、デルタ株、オミクロン株も接触感染のリスクは低いので、そんなに神経質になることはありません。それでも消毒したいのならアルコールより、紫外線の方が効果的です。アルコールはムラになる可能性があり、紙幣や診察券、液晶モニターの表面など使えない場所もあります。ポータブルなUV-C除菌ランプが販売されているので、それを利用するといいですね。除菌効果は距離の2乗で失われるので、除菌したいモノに近付けて照射してください。UV-Cは人体に有害なので、肌に照射したり光源を直視しないよう注意してください。
最終的には三密を避けることに尽きるで、色々な場所から電車なのどの交通機関を使って人が集まる会社は感染リスクが高まります。今すぐにリモートワークにするべきです。
空気感染に対して効果が期待できるN95マスク。画像は3M製のノーズワイヤー付き医療用マスク
非感染者がマスクをすると在来株の感染リスクは30%、感染者がマスクをすると感染リスクが5%まで減る
ポータブルUV-C除菌ランプ。乾電池駆動、約10秒間の照射で99.9%除菌効果がある
オミクロン株は早期発見、早期治療が鉄則
オミクロン株は重症化しにくいと言われていますが、ウイルスは弱毒化すると感染者が活発に活動できるので感染力が高まります。SARSやMERSは毒性が強すぎて、ほとんど感染が広がらずに終息しました。オミクロン株は確かに重症化率は1/3になりますが、3倍感染したら同じ事です。まずい点は若い人はほとんど無症状のままで、彼らを通じて感染した高齢者などのリスクのある人が重症化します。飛び石状に発症するのでやっかいです。重症化するかどうかは経過観察しないと分からないので、病院も保健所のそれに労力を取られて疲弊してしまいます。入院病棟もスタックします。
オミクロン株には飲み薬もありますが、ウイルスの増殖を抑える薬なので重症化してからでは効果がありません。軽症から中等症の時に使うのがベストです。つまり、抗原検査とPCR検査をどんどん実施して陽性者を早期発見、入院不要で早期治療、医療従事者であれば早期に現場に復帰してもらうのが医療崩壊を防ぐことになります。
日本でも昨年12月24日に製造販売を特例承認された経口コロナ治療薬の「ラゲブリオ」
医師の感染リスクを抑える簡易診療室
私がダイヤモンドプリンセス号での経験を活かして、神奈川県の地域PCR検査センターを立ち上げた時におこなったのが、まず医師は完全防備、そして医師側から患者側に扇風機で風を送って咳をしても飛沫がこちら側に来ないようにしました。患者同士が接触しないようにドライブスルー方式を採用。医師は次の患者と接する前に全身にUVを照射して表面のウイルスを殺菌しました。
全国にあったPCR検査センターは昨年の夏に全て閉鎖されました。5月の連休から続けていたので医師が疲労してきたのと、第3波も収まったので、各診療所で検査することになりました。しかし、診療所は発熱外来専門ではありません。いろいろな患者が訪れるので感染リスクがあります。クラスターを抑えるためには対策が必要です。そこで私が開発したのが「発熱外来用UV付き簡易診療室 COVID-19 killer」です。
医師ブースと患者ブースの間に透明な隔壁があります。ここに手袋を入れるための腕カバーがあり、隙間ができますが医師ブースから風を送り、患者ブースから吸い出すことで、常に患者ブースが陰圧になり、患者側の空気が医師側に入る心配がありません。患者ブースの換気扇にはHEPAフィルターが装着されウイルスを除去します。
検査終了後は患者ブースにあるUV-Cランプの3分間自動照射により、殺菌がおこなわれ患者同士の感染を防ぎます。検体も患者ブース側にあるテーブルに置いて処理がおこなえます。診察室には車輪があり移動可能で、基本的に屋外に設置して使う事を想定しています。価格は125万4000円とハイコスパです。PCR検査だけでなく、ワクチン接種、点滴治療を効率的におこなえるのでオミクロン株の抑え込みに有効で医師や看護師を感染リスクから守れます。
バイオセーフティレベル3相当を実現した密閉型の簡易診察室「COVID-19 Killer3」
左が医師ブース、右が患者ブース。使用後の患者ブースはUV殺菌される
医師は患者から隔離された空間でPCR検査を実施できる
検体は患者ブースに置かれ、医師ブースから梱包作業までおこなえる
Webカメラを設置すればリモートで患者をモニターして会話もできる
患者ブースの換気扇には高性能なHEPAフィルターが設置されている
複数設置されたUV-Cランプが点灯して患者ブースをウイルスフリー化する
取材・撮影/ゴン川野
